Dr. med. dent.
Walter Weilenmann
eidg. dipl. Zahnarzt
dipl. Natw. ETH
Mitglied SSO, SSGS
und SSO-Zürich.
Walter Weilenmann
eidg. dipl. Zahnarzt
dipl. Natw. ETH
Mitglied SSO, SSGS
und SSO-Zürich.
- Home
- Praxis/Preise
- Team
- Wie unsere Praxis aussieht
- Datenschutzerklärung
- ------------------------
- Unsere Preise
- Preisleistung
- Was ist "nötig"?
- Mein Arbeitsstil
- Externe Preisfaktoren
- Praxis - Statistiken
- ------------------------
- Homepage - Statistiken
- Homepage - Herstellung
- Unsere EDV - Anlage
- Wie wir fotografieren
- Gute Werkzeuge
- Leistung
- Gegen Knirschen + Pressen
- Reizarme Zahnbehandlungen
- Wurzelbehandlungen
- Komposit und ...-------
- ... BISSERHÖHUNG
- ... Ersatz für Kronen
- ... Gespaltene Zähne
- ... Implantate
- ... Kleine Orthodontie
- ... Kompositbrücken
- ... Komposit-Stiftaufbauten
- ... Milchzähne
- ... Prothesen
- ... Reparaturen
- ... Schönheit
- ... Zahnhalsfüllungen
- Login/Termin
- Kunst
- Artho Roland
- Barg Silke
- Bhend Emma
- Biank Andreas
- Börlin Hans
- Dahinden Cécile
- Duó-Meyer Sonja
- Friedauer Brent
- Issaka Luzia
- Dr. Kellermann Klaus M.
- Kuster-Pollo Cynthia
- Müller Claire
- Nora von Allmen
- Peissard Gret
- Ruckstuhl Erwin
- Ruckstuhl Michael
- Soldati Barbara
- Vogt Monika
- Wahl Hans Peter
- Weber Paul
- Weilenmann−Studerus H.
- Wernicke Karl Ernst
- Prof. Wirz Jakob
- Yüksel Ceylin
- Wissenschaft
- Publikationen und Vorträge
- Rätsel im Mund
- 20 Jahre Tetric
- Akute Schmerzen
- Bimanuelle Haltetechnik
- Frakturlehre
- Frakturen bei Amalgam
- Frakturen bei Komposit
- Frakturen bei Wurzelfüllungen
- DIE PULPA +
- Freies Modellieren
- Kaureflex
- Komposit nach Frakturen
- Kompositbrücken
- Mandibularanästhesie
- --- MECHANIK der Zähne ---
- Minibrücken
- Minimatrizen
- Reizarme Zahnbehandlungen
- Restkaries
- Strukturbiologie des Zahnes
- Versprödung des Zahnes
- Zahnbürsten
- Zahnstellung
- Selbsthilfe
- Spiele
- Nachdenken
- Allgemeine Betrachtungen
- Alterszahnmedizin
- Angst beim Zahnarzt
- Ausserordentliche Erlebnisse
- Bakterien und Viren im Mund
- Biologische Betrachtungen
- Bruxismus und okklusale Dysästhesie
- Demenz: Verlauf und Pflege
- Ein ruhiger Arbeitstag
- Evolution der Zähne
- Formenvielfalt der Kauflächen
- Gefühle
- Graphologie und Handwerkskunst
- Grenzen der Schönheit
- Gute Zahnmedizin
- Gute Zähne im Alter
- Humoristisches Praxis-Wörterbuch
- Löcher zum Abwarten
- MIT oder OHNE Spritze?
- Ratlose Zahnärzte
- Spezialisierung auf Komposit
- Überforderung
- Verlorene Zähne
- Was ist Amalgam?
- Was ist Komposit?
- Wie gross ist die Röntgenbelastung?
- Wundheilung
- Wurzelbehandlungen sind kritisch
- Zähne und Verhalten
- Zukunft der Zahnmedizin


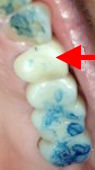


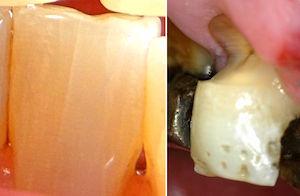
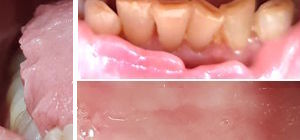


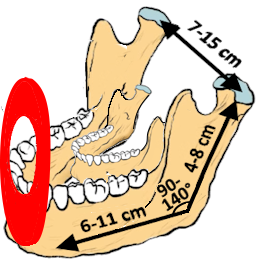

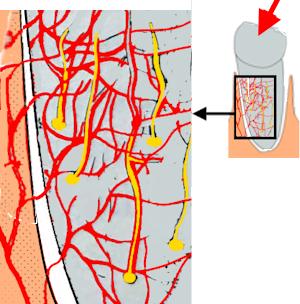
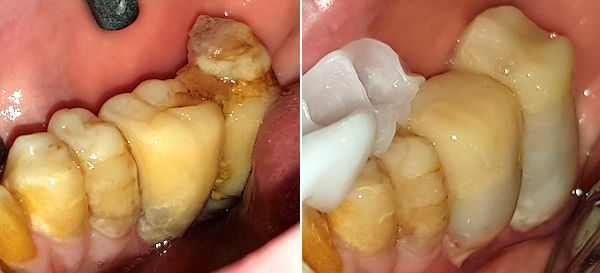
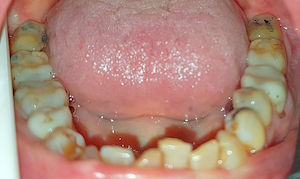
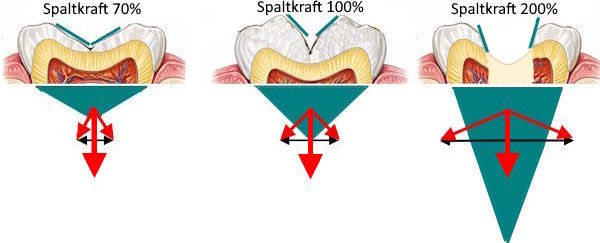
 Der hinterste Molar ist etwa 3 cm lang.
Der hinterste Molar ist etwa 3 cm lang.



 ).
).
 ).
).

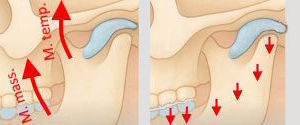
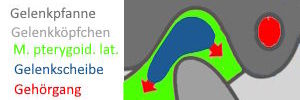
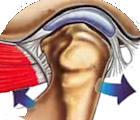
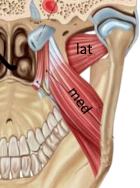
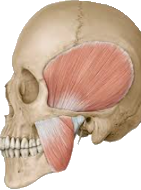
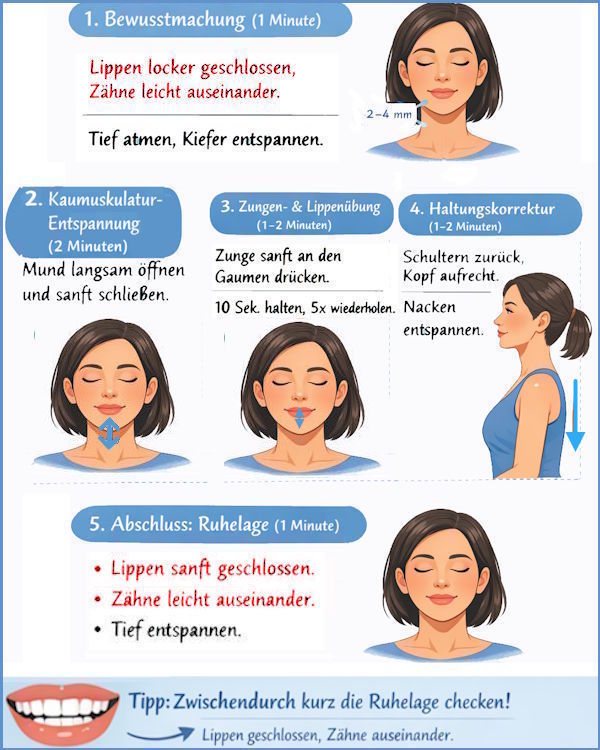
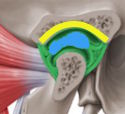 Sie sollte mitten im Gelenk liegen,
klemmt aber manchmal zu weit vorne odeAbr hinten.
Sie sollte mitten im Gelenk liegen,
klemmt aber manchmal zu weit vorne odeAbr hinten.




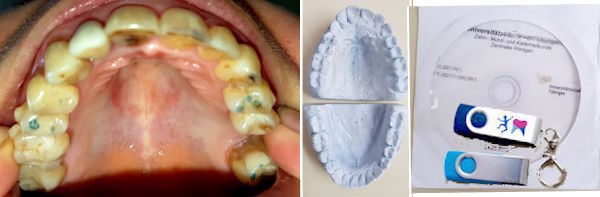
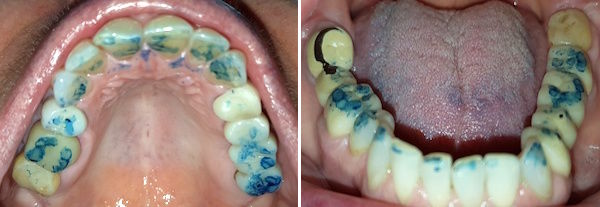
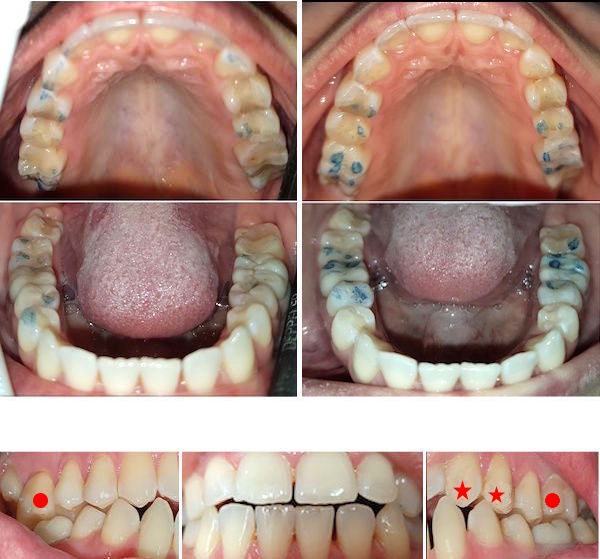
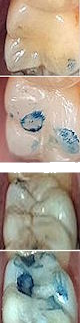
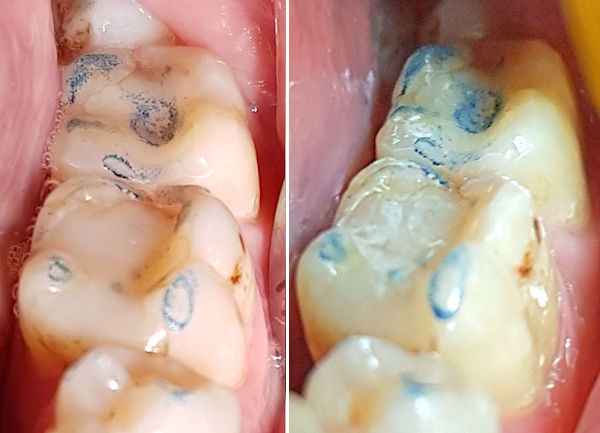
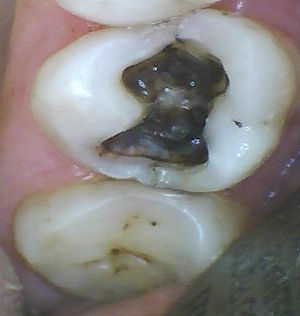
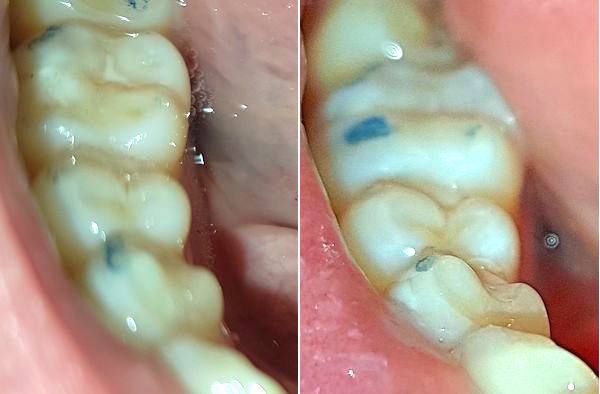

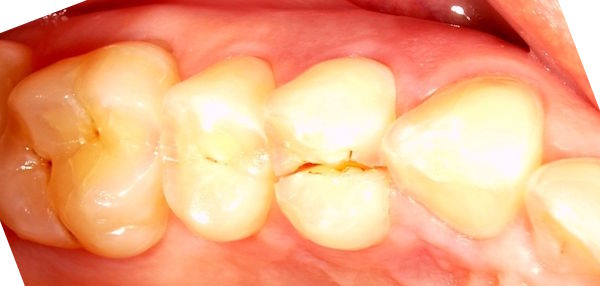
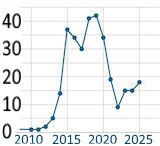
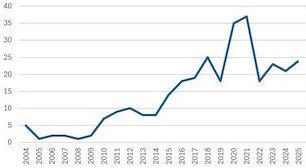
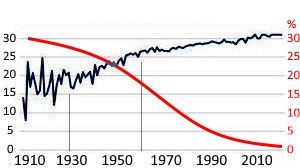
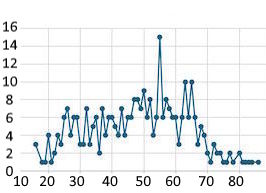
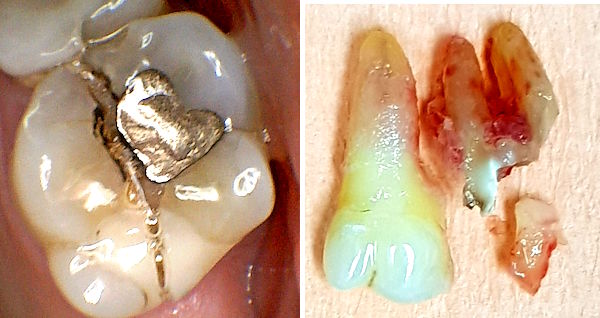
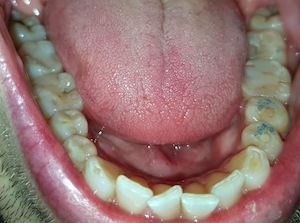
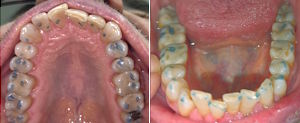
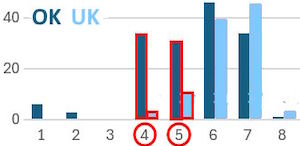 Insgesamt sind es 322 Fälle
Insgesamt sind es 322 Fälle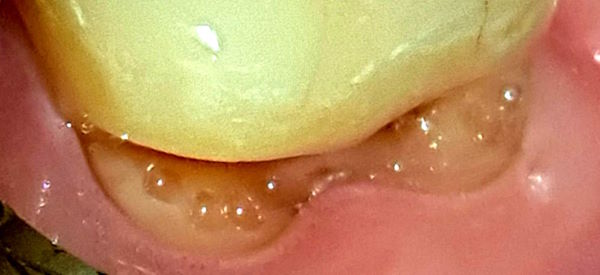
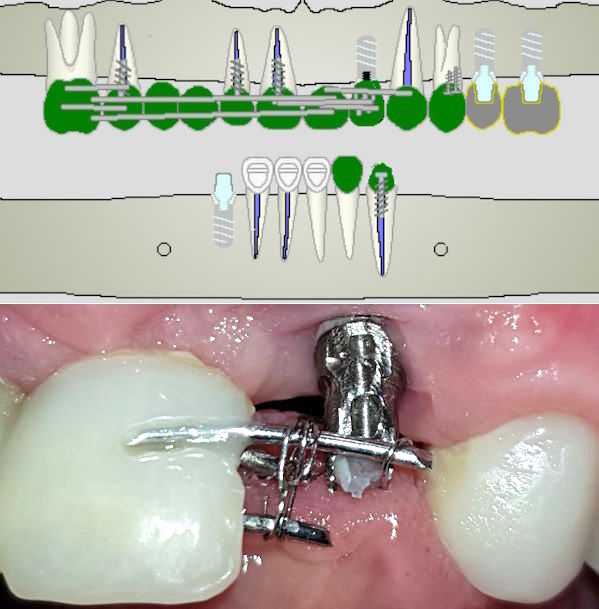
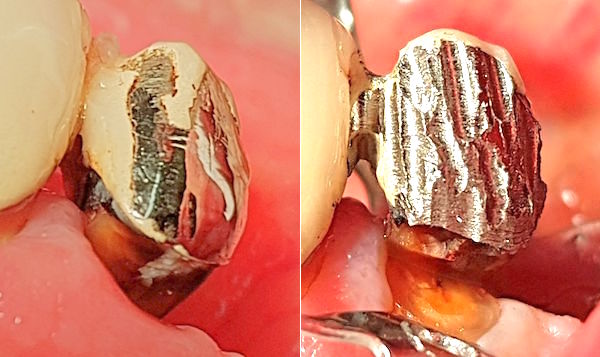
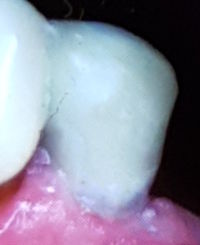
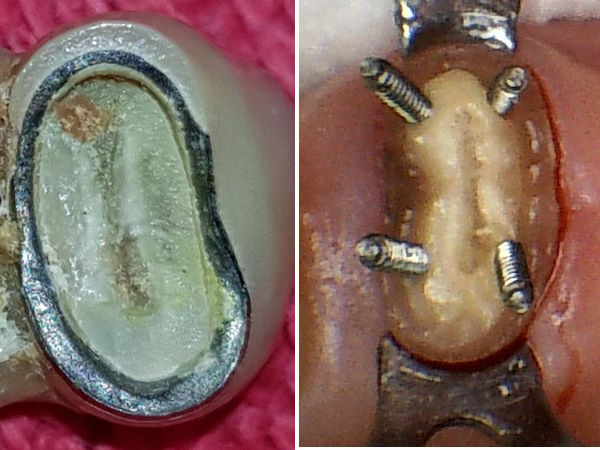
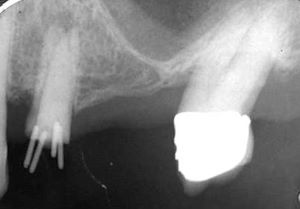
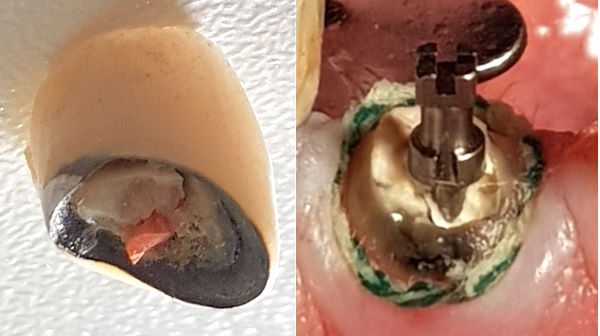
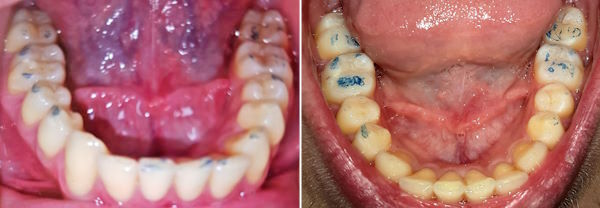
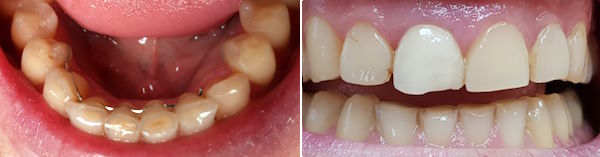
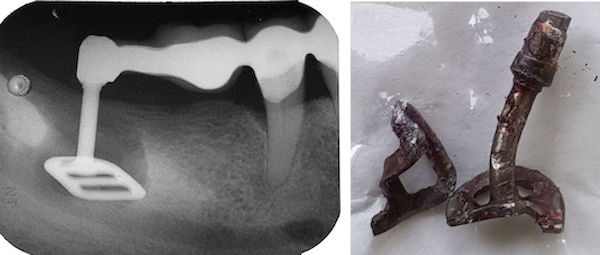
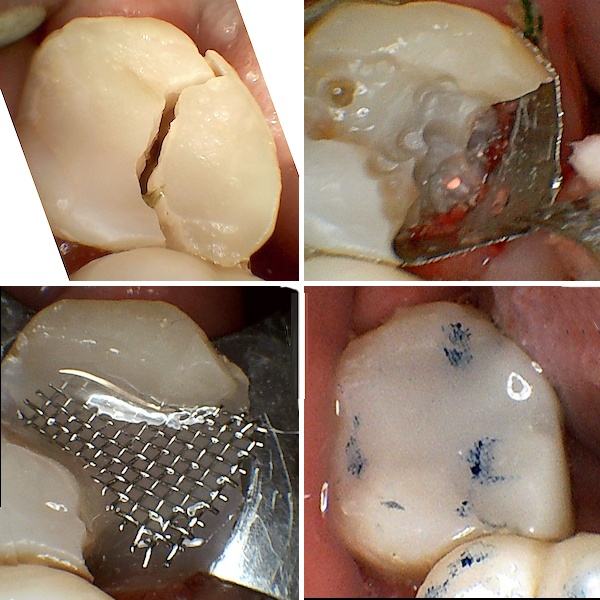
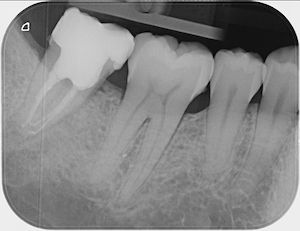
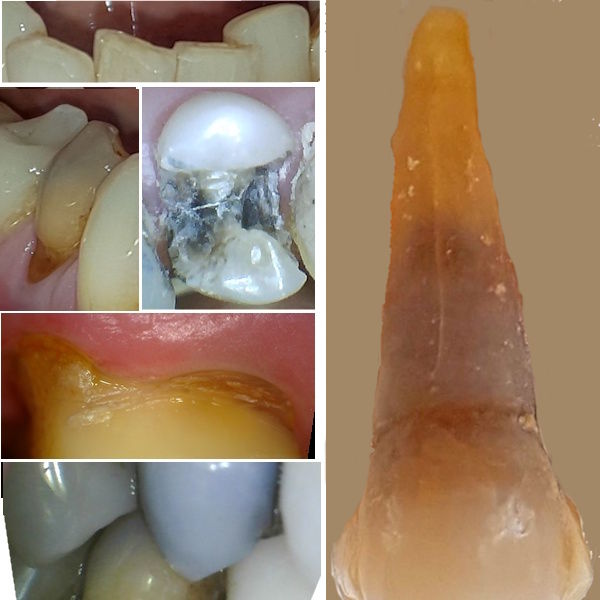
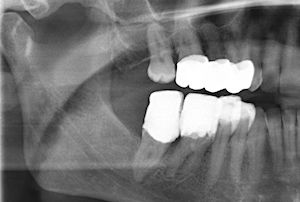
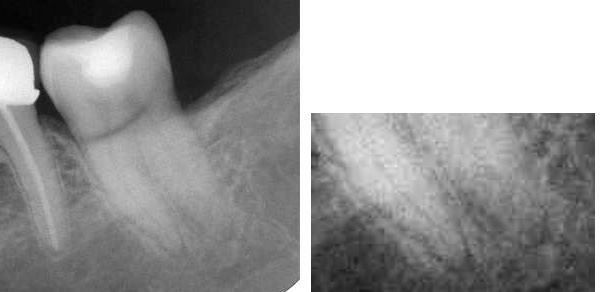
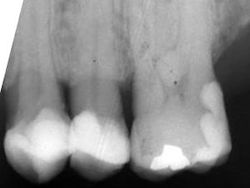
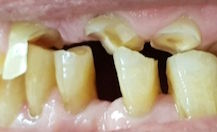
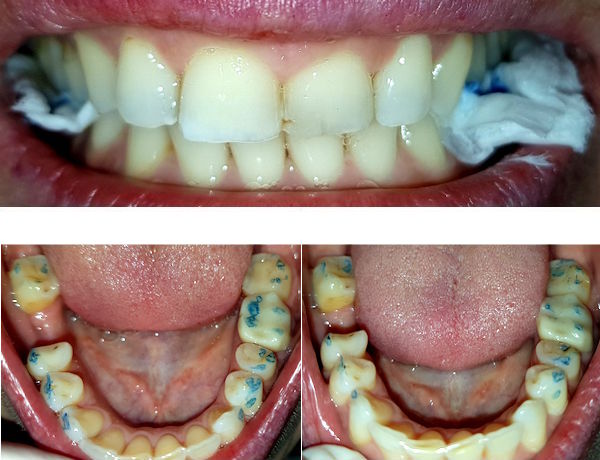
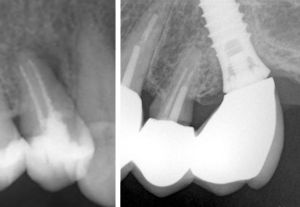 Wurzelfraktur 4+ (2026) Brücke +345i (2017)
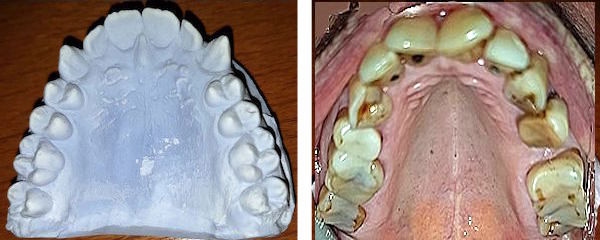
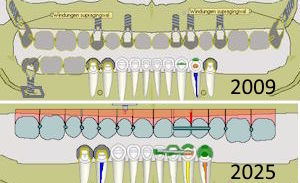
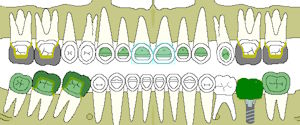
Wurzelfraktur 4+ (2026) Brücke +345i (2017)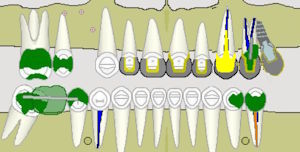 Zahnstatus (2026)
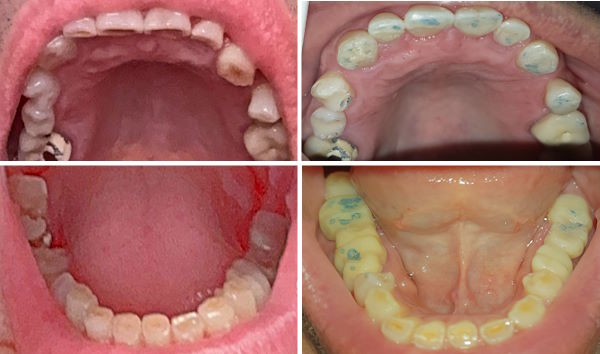
Zahnstatus (2026)










 Schnarchschiene Narval CC von Resmed
Schnarchschiene Narval CC von Resmed